당뇨병성 실명으로 이어지는 단백질: 당뇨병성 망막증의 과학적 이해
최근 생의학 연구는 당뇨병성 망막증(diabetic retinopathy)의 발생 메커니즘에 대해 새로운 통찰을 제공하고 있습니다. 당뇨병성 망막증은 전 세계적으로 시력 상실의 주요 원인 중 하나로, 특히 생산 연령대 성인에서 가장 흔한 실명 원인 중 하나로 알려져 있습니다.
최근 연구에서는 망막 혈관 이상과 관련된 분자 수준의 조절 인자들이 밝혀지고 있으며, 그중 **LRG1(Leucine-rich alpha-2-glycoprotein 1)**이라는 단백질이 초기 망막 혈관 기능 이상과 관련된 중요한 후보 인자로 주목받고 있습니다.
이러한 분자 기전을 이해하는 것은 단순히 증상을 치료하는 수준을 넘어, 질병의 진행을 예방하거나 늦출 수 있는 새로운 치료 전략을 개발하는 데 중요한 의미를 가집니다.
당뇨병성 망막증 이해하기
당뇨병성 망막증은 당뇨병의 대표적인 미세혈관 합병증으로, 망막의 작은 혈관들이 손상되면서 발생하는 질환입니다. 이 질환은 장기간 지속되는 고혈당으로 인해 망막 혈관의 구조와 기능이 손상되면서 진행됩니다.
망막은 눈의 뒤쪽에 위치한 얇은 조직층으로, 빛을 감지하여 이를 신경 신호로 변환해 뇌로 전달하는 역할을 합니다. 그러나 혈당이 장기간 높게 유지되면 망막의 미세혈관이 약해지고 다양한 형태의 손상이 발생하게 됩니다.
초기 단계에서는 **미세동맥류(microaneurysm)**가 형성되며, 이는 모세혈관 벽이 약해져 작은 풍선처럼 부풀어 오른 구조입니다. 이러한 혈관에서는 액체나 혈액이 망막 조직으로 누출될 수 있으며, 이는 시야 흐림이나 시각 왜곡을 유발할 수 있습니다.
질환이 진행되면 망막 중심부인 황반(macula)에 부종이 발생하는 **당뇨병성 황반부종(DME)**이 나타날 수 있습니다. 황반은 정밀한 시력을 담당하는 부위이기 때문에, 이 부위가 손상되면 일상생활에 큰 영향을 미칠 수 있습니다.
더 진행된 단계에서는 망막의 산소 공급이 부족해지면서 비정상적인 신생혈관이 형성됩니다. 이러한 단계는 증식성 당뇨병성 망막증으로 불리며, 유리체 출혈이나 망막박리 등 심각한 합병증으로 이어질 수 있습니다.
초기에는 특별한 증상이 나타나지 않는 경우가 많기 때문에, 당뇨병 환자에게는 정기적인 안과 검진이 매우 중요합니다.
고혈당이 눈 손상에 미치는 역할
지속적인 고혈당 상태는 당뇨병성 망막증의 가장 중요한 원인 중 하나입니다. 높은 혈당은 망막 혈관과 주변 신경 조직에 다양한 생화학적 변화를 유도합니다.
대표적인 경로 중 하나는 폴리올(polyol) 경로입니다. 이 경로에서는 과잉 포도당이 **알도스 환원효소(aldose reductase)**에 의해 소르비톨로 전환됩니다. 소르비톨이 세포 내에 축적되면 삼투압 스트레스가 증가하여 세포 기능 장애와 혈관 손상을 유발할 수 있습니다.
또 다른 중요한 기전은 **최종당화산물(AGEs, Advanced Glycation End Products)**의 형성입니다. AGEs는 포도당이 단백질이나 지질에 결합하여 형성되는 물질로, 조직의 구조적 변화를 일으키고 염증 반응을 촉진합니다. 망막에서는 이러한 물질이 모세혈관 기저막을 두껍게 만들어 혈류 장애와 조직 손상을 유발할 수 있습니다.
또한 고혈당은 염증 반응을 촉진하여 다양한 염증성 사이토카인과 산화 스트레스 물질의 생성을 증가시킵니다. 이러한 변화는 **혈액-망막 장벽(blood-retina barrier)**을 손상시키고, 혈관 투과성을 증가시켜 망막 부종을 유발할 수 있습니다.
이처럼 여러 대사 경로가 동시에 작용하면서 망막 조직의 구조와 기능이 점진적으로 손상됩니다.
당뇨병성 실명과 관련된 새로운 분자 표적
최근 연구에서는 당뇨병성 망막증의 초기 발생 과정에 관여하는 분자적 조절 인자들이 활발히 연구되고 있습니다.
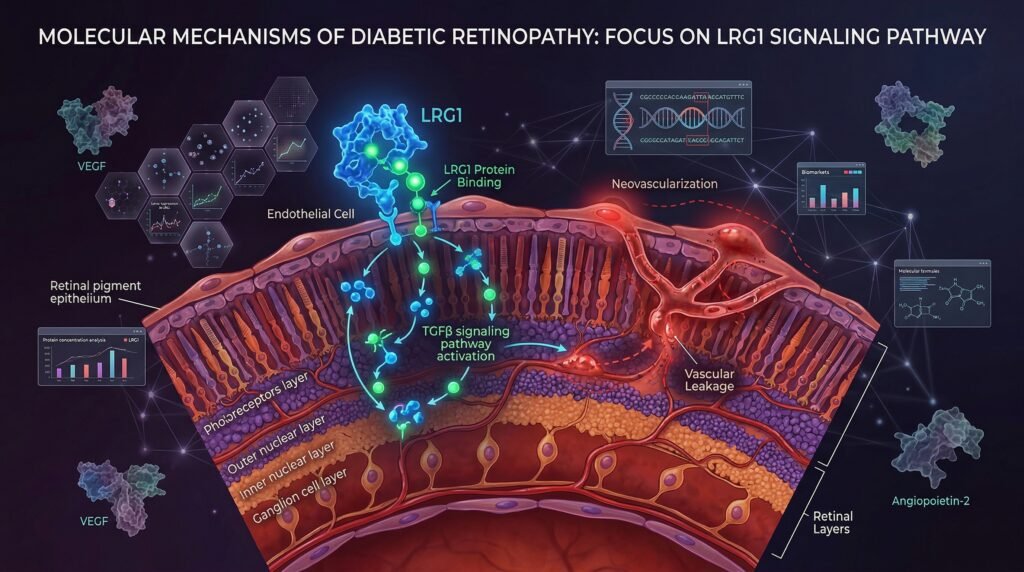
그중 하나가 **LRG1(Leucine-rich alpha-2-glycoprotein 1)**이라는 단백질입니다. 이 단백질은 혈관 형성 과정에서 중요한 역할을 하는 TGF-β 신호 전달 경로를 변화시키는 것으로 알려져 있습니다.
연구에 따르면 LRG1의 발현이 증가하면 비정상적인 혈관 형성이 촉진될 수 있으며, 이는 당뇨병성 망막증에서 나타나는 병적 신생혈관 형성과 관련이 있습니다.
동물 모델 연구에서는 LRG1의 작용을 억제했을 때 망막 혈관 이상이 감소하는 결과가 보고되었으며, 이는 향후 새로운 치료 표적으로 활용될 가능성을 보여줍니다.
물론 현재 임상 치료에서 가장 중요한 분자는 여전히 **VEGF(혈관내피세포 성장인자)**입니다. VEGF는 망막에서 비정상적인 혈관 성장과 혈관 누출을 유도하는 핵심 인자로, 현재 많은 치료제가 VEGF 억제를 목표로 개발되어 사용되고 있습니다.
또한 **비멘틴(vimentin)**이나 GFAP과 같은 단백질은 망막의 신경교세포 활성화와 관련된 세포 스트레스 마커로 연구되고 있으며, 망막 염증 반응을 이해하는 데 중요한 단서를 제공합니다.
예방 조치 및 현재의 치료법
당뇨병성 망막증은 성인 실명의 주요 원인 중 하나로, 효과적인 관리를 위한 다각적인 접근이 필요합니다. 현재의 치료 방법은 시력을 보호하고 질병으로 인한 손상을 최소화하는 데 초점을 맞추고 있습니다. 조기 발견과 정기적인 모니터링은 이러한 노력을 강화하는 데 중요합니다. 정기적인 안과 검진을 통해 의료 제공자는 미세동맥류 및 망막 혈관의 변화를 포함한 망막증의 초기 신호를 식별할 수 있습니다. 적시의 개입은 심각한 시각 손실 위험을 크게 완화할 수 있습니다.
당뇨병성 망막증의 치료 옵션은 레이저 치료에서 약리요법까지 다양합니다. 레이저 광응고는 출혈을 방지하고 누출된 혈관을 밀봉함으로써 증식성 당뇨병성 망막증 관리의 중추적인 요소로 남아 있습니다. 최근 몇 년 동안, 항-VEGF(혈관내피세포 성장인자) 주사는 혁신적인 치료로 떠올랐습니다. 이러한 표적 치료는 신생혈관 생성을 줄이고 고혈당에 반응하여 비정상적인 혈관 생성을 촉진하는 단백질을 차단하여 시력을 회복하는 데 목표를 두고 있습니다. 게다가, corticosteroids를 투여하여 염증과 부종을 줄이고 추가적인 치료 개입의 길을 제공할 수 있습니다.
최근의 발전은 개인 맞춤형 치료 계획의 필요성을 강조합니다. 당뇨병의 진행 상태, 망막증의 중증도, 개별 환자의 반응과 같은 요소는 적절한 치료 선택을 안내할 수 있습니다. 치료 전략의 이러한 적응성은 긍정적인 결과의 가능성을 높입니다.
생활습관 변화는 당뇨병 관리를 위해 중요한 역할을 하며, 망막증과 같은 당뇨병 합병증의 위험을 완화하는 데 기여합니다. 식단, 운동 및 약물 복용 일정을 준수하여 최적의 혈당 수치를 유지하는 것이 필수적입니다. 과일, 야채, 통곡물 및 저지방 단백질로 풍부한 식단은 대사 건강을 지원하고, 망막 손상에 크게 연관된 산화 스트레스를 줄이는 데 도움을 줍니다. 규칙적인 신체 활동은 혈당 조절을 돕고 심혈관 건강을 개선하여 당뇨병 환자에게 추가적인 이점을 제공합니다.
당뇨병성 망막증의 포괄적인 관리는 교육과 인식을 포함해야 합니다. 환자는 처방된 치료 요법을 준수하는 것과 통제되지 않은 당뇨병이 눈 건강에 미치는 영향을 알 수 있어야 합니다. 의료 제공자와의 정기적인 소통은 환자가 자신의 상태 및 새로운 치료 방법에 대한 적시 업데이트를 받을 수 있도록 보장합니다. 능동적인 참여를 통해 당뇨병이 있는 개인은 그들의 시력을 보존하는 데 중요한 조치를 취할 수 있으며, 당뇨병성 실명에 기여하는 단백질 메커니즘에 대한 최근 발견에서 얻은 통찰과 일치합니다.
당뇨병 연구의 미래 방향
LRG1과 같은 새로운 분자 표적의 발견은 당뇨병성 망막증 치료 연구에 중요한 전환점을 제공하고 있습니다.
앞으로 연구는 특정 분자 경로를 표적으로 하는 정밀의학 기반 치료 개발에 더욱 집중될 것으로 예상됩니다.
또한 유전자 치료, RNA 기반 치료제, 나노입자 전달 기술 등 새로운 치료 플랫폼도 활발히 연구되고 있습니다. 이러한 기술은 약물을 보다 정확하게 망막 조직에 전달하여 치료 효과를 높이고 부작용을 줄일 수 있는 가능성을 제공합니다.
최근에는 인공지능 기반 영상 분석 기술도 발전하면서, 망막 질환을 더 빠르고 정확하게 진단할 수 있는 시스템이 개발되고 있습니다.
이처럼 대사 이상, 염증, 혈관 신호 전달 경로 간의 복잡한 상호작용을 이해하는 것이 향후 당뇨병성 실명을 예방하는 데 중요한 연구 과제가 될 것입니다.
결론
당뇨병성 망막증은 전 세계 수백만 명에게 영향을 미치는 주요 공중보건 문제입니다. 그러나 최근 분자 생물학 연구의 발전은 질병의 발생 메커니즘을 보다 깊이 이해할 수 있는 기회를 제공하고 있습니다.
LRG1과 같은 새로운 단백질 연구와 함께 VEGF, 염증 반응, 대사 스트레스와 관련된 기존 연구들이 결합되면서, 당뇨병성 망막증의 예방과 치료 전략은 점점 더 정교해지고 있습니다.
조기 진단, 철저한 혈당 관리, 그리고 새로운 표적 치료의 발전이 결합된다면, 앞으로 당뇨병성 실명 발생률을 크게 줄일 수 있을 것으로 기대됩니다.
참고문헌
-
National Eye Institute. Diabetic Retinopathy. 표준 치료와 스크리닝 개요.
-
NIDDK. Diabetic Eye Disease. 레이저 치료, 조기 발견, 관리 원칙.
-
De Rossi G, et al. Leucine-rich α-2-glycoprotein 1 initiates the onset of diabetic retinopathy in mice. Science Translational Medicine. 2025. DOI: 10.1126/scitranslmed.adn6047.
-
UCL News. Early trigger of diabetic eye disease identified. 2025. LRG1 관련 연구 요약.
-
Gu L, et al. Time-dependent changes in hypoxia- and gliosis-related factors in experimental diabetic retinopathy. Eye. 2019. 비멘틴 증가와 Müller cell gliosis 관련.
-
Wang W, Lo ACY. Diabetic Retinopathy: Pathophysiology and Treatments. Int J Mol Sci. 2018. 병태생리와 치료 총론.
-
Dănilă AI, et al. Aldose Reductase as a Key Target in the Prevention and Treatment of Diabetic Retinopathy: A Comprehensive Review. Biomedicines. 2024.
-
Rubsam A, et al. The Role of Inflammation in Diabetic Retinopathy. 2018 review.
-
Ren J, et al. Diabetic retinopathy: Involved cells, biomarkers, and treatments. Front Pharmacol. 2022. 바이오마커와 치료 요약.
-
Mounirou BAM, et al. Diabetic Retinopathy: An Overview of Treatments. 2022.